Análisis de intervención interdisciplinaria en niños con tumor de la fosa posterior Analysis interdisciplinary intervention in children with posterior fossa tumor
Camila Ávila a-1 – Diana Díaz b-1
Camila Ávila a-1 – Diana Díaz b-1
Resumen
En el presente artículo se realiza una revisión bibliográfica, donde se identifican diferentes estrategias de intervención descritas en la literatura en niños de 0 a 15 años con tumor de la fosa posterior. Éste tumor es el segundo tipo de cáncer infantil más común que representa en la población pediátrica el 48% del total de esta, y su incidencia es de 4,5 por cada 100.000 niños. Afecta en mayor parte al género masculino con un 57% del grupo poblacional reportado. El objetivo general es identificar en la literatura la intervención implementada por distintas disciplinas para el manejo de niños con tumor en la fosa posterior. El estudio se basa en la revisión de 8 artículos identificados a través de una cadena de búsqueda implementada en 3 bases de datos. Todos los artículos seleccionados reportan la participación de un equipo interdisciplinario y diferentes tipos de intervención. Se evidenció que la disciplina que más presenta resultados es medicina con intervención quirúrgica; adicional al manejo de quimioterapia y radioterapia. Se identificó poca participación desde terapia ocupacional y otras disciplinas de la rehabilitación.
Palabras Claves: Tumor de la fosa posterior - Niños - Intervención
Abstract
In the present article a bibliographic review is carried out where the different intervention strategies described in the literature in children from 0 to 15 years old with tumor of the posterior fossa will be identified. This tumor is the second most common cancer of childhood cancer; Represents in the pediatric population 48% of the total population and its incidence is 4.5 per household 100,000 children. It affects mostly male gender with 57% of the population reported. The general objective is to identify in the literature the intervention implemented by different disciplines for the management of children with tumors in the posterior fossa. The study is based on the review of 8 articles that were identified through a search chain that was implemented in 3 databases. The articles found reported the participation of an interdisciplinary team and the application of different interventions. It is evident that the discipline that presents the most results is medicine with surgical intervention; Additional to the management of chemotherapy and radiotherapy. Little involvement was identified from occupational therapy and other disciplines of rehabilitation.
Key words: Posterior fossa tumor - Children - Intervention
Introducción
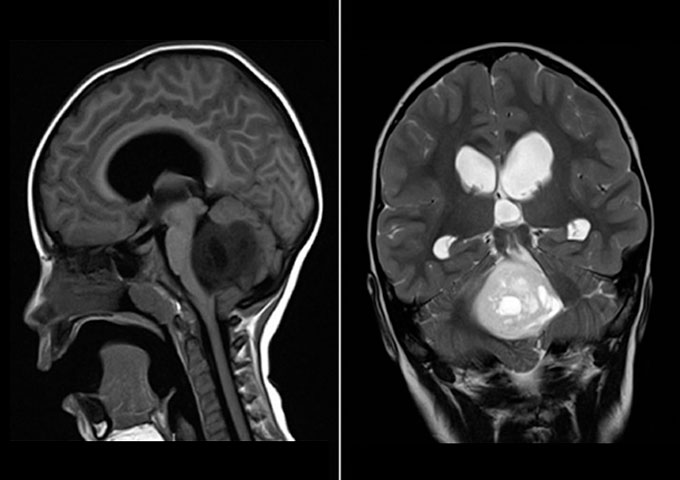
El tumor de la fosa posterior es una neoplasia que ocupa la fosa craneal posterior que se encuentra limitada por el clivus, en la zona inferior por el foramen mágnum, posterior por la concha del hueso occipital y a sus laterales por la porción petrosa mastoidea del hueso temporal y arte del hueso parietal (Fajardo,2001). Este tumor es el segundo tipo de cáncer infantil más común; representa en la población pediátrica el 48% del total de esta y su incidencia es de 4,5 por cada 100.000 niños. Afecta en mayor parte al género masculino con 57% del grupo poblacional reportado. Dosterceraspartes aproximadamente, de todos los tumores intracraneales que aparecen en niños entre 2 y 12 años de edad, son los infratentoriales pertenecientes a la zona posterior del cerebro (Cano, 2010).
Otros datos estadísticos, demuestran que la tasa de mortalidad aumenta cuando el tumor se presenta en menores de 3 años con pronóstico reservado y con mayores complicaciones; por el contrario, en los mayores de 3 años se evidencia la supervivencia del 75%. Adicional a ello, la incidencia de deterioro se observa en niños más pequeños por falta de sensibilidad a las pruebas. La mortalidad de los casos es del 45% sin tratamiento alguno (Wolfe,2012).Cabe mencionar, que los principales síntomas que se generan en este tumor son: el síndrome de hipertensión intracraneana asociado a afecciones de las vías cerebelosas como la ataxia, dismetría, disdiadococinesia, temblor, nistagmo, etc. (Fajardo,2001)
Por otro lado, es importante mencionar las secuelas que se desarrollan debido al tumor localizado en la fosa posterior. En este grupo se encuentra el mutismo cerebeloso, ataxia, labilidad emocional, deterioro en el aprendizaje motor y el equilibrio, habla desorganizada y dificultades en la producción del leguaje, deterioro de las funciones ejecutivas, cambios en el comportamiento, de personalidad, hipotonía, desorganización visual-espacial y deterioro de la memoria visual-espacial. (Harbourne ,2014) A raíz de que esta patología que presenta un diagnóstico reservado y consecuencias crónicas post quirúrgicas,( Harbourne, 2014) es indispensable la atención e intervención desde terapia ocupacional para el trabajo con los niños con el fin de proporcionar las estrategias adecuadas que evidencien mejoras en el manejo de los usuarios.
En base a lo anterior, este artículo aporta información para la disciplina en las intervenciones que se evidencian en la literatura y la mínima participación desde terapia ocupacional en esta patología, que sin duda alguna por las secuelas que presentan los niños requieren del trabajo de esta disciplina; tanto para el tratamiento de las consecuencias como en el proceso de adaptación y entrenamiento para su inclusión en sus actividades y ocupaciones. Por tal motivo, surge la necesidad desde la disciplina de Terapia Ocupacional de identificar las principales estrategias utilizadas en la intervención de niños con tumores en la fosa posterior debido a los casos que se han presentado. Esta patología puede llegar a generar la muerte de los infantes en un periodo corto, por lo tanto las estrategias deben generar impacto y suplir las verdaderas necesidades de esta población, no sólo desde la disciplina competente, sino desde un equipo interdisciplinario que supla los requerimientos de los niños.
Así, el objetivo general es identificar en la literatura la intervención implementada por distintas disciplinas para el manejo de niños con tumores en la fosa posterior. Como objetivos específicos se desea analizar los tipos de intervenciones que permiten evidenciar mejores resultados, identificar las disciplinas que intervienen en esta patología y estrategias de intervención por cada una de estas. Basado en esto, se plantea la siguiente pregunta de investigación:
¿Qué tipo de intervenciones interdisciplinarias se realizan en niños con tumor de la fosa posterior?
Metodología
Se realizó una revisión de literatura con la que se pretende interpretar la información disponible en la temática de intervención y equipo interdisciplinario que trabajen en el manejo del tumor de la fosa posterior en niños de 0 a 15 años. Para esto fue indispensable dividir el procedimiento en etapas e identificar variables que cumplan con el objetivo del presente documento.
Primera etapa Identificación y selección de los criterios de búsqueda:
Se realizaron combinaciones utilizando los boléanos AND - OR, y los tesauros: tumor de la fosa posterior, infantes o niños, estrategias o intervención y terapia ocupacional. Se realizó una búsqueda inicial con la combinación: “Tumor de la fosa posterior” AND “infantes OR niños” AND “estrategias OR intervención” AND “Terapia Ocupacional”. Esta cadena de búsqueda arrojo escasa producción científica, por lo tanto, se realizó una segunda búsqueda implementando una nueva y última combinación: “Tumor de la fosa posterior” AND “infantes OR niños” AND “intervención”. Estas búsquedas se realizaron en inglés y español.
Criterios de inclusión y exclusión
Se crearon de acuerdo a la evidencia encontrada en la primera búsqueda, ya que permitieron seleccionar las variables para la realización del artículo. Para esto se hizo uso de los siguientes códigos.
Criterio 1: Infantes entre los 0 a los 15 años
Criterio 2: Años entre 2006 a 2016
Criterio 3: Intervención
Criterio 4: Otro tema
Criterio 5: Otro tumor
Criterio 6: Idioma español o inglés
Criterio 7: Artículos no disponibles o incompletos
Segunda etapa - Búsqueda en las bases de datos
Se realizó la búsqueda en las siguientes bases de datos: Pubmed, Ebsco y Proquest, teniendo en cuenta los criterios de inclusión y exclusión mencionados anteriormente.
Tercera etapa -Extracción de información
Los criterios de inclusión y exclusión permitieron dividir la búsqueda en tres fases las cuales se plasmaron en una matriz. En la primera búsqueda se seleccionaron los artículos de acuerdo al título y resumen; en la segunda fase se realizó la revisión completa de los artículos. Finalmente, se diseñó una matriz de acuerdo a las variables necesarias para analizar la información, teniendo en cuenta las variables de intervención.
Variables:
Se aplicaron dos tipos de variables, las primeras pertenecen al grupo de variables bibliométricas que son: título, nombre de revista, tipo de publicación, año, país, base de datos, objetivos y diseño de estudio. Las segundas, las variables de intervención (tabla 1)
Variables de Intervención Interdisciplinaria
| Variable | Descripción |
| Intervención | Estrategias o acciones de cada disciplina reportadas por la literatura. |
| Equipo Interdisciplinario | Disciplinas que intervienen en el tratamiento |
| Resultados | Todos los resultados que se evidenciaron en cada uno de los artículos. |
| Instrumentos de evaluación | Pruebas implementadas en la intervención. |
(Tabla 1)
Resultados
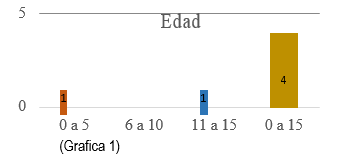
(Gráfica 1)
El número de artículos que arrojo la cadena de búsqueda fue: 56 en Pubmed, 10 en Ebsco y 45 en ProQuest, para un total 111 artículos. Identificándose 5 duplicados. En la primera fase se obtuvieron 5 de Pubmed, 6 de Ebsco y 10 de ProQuest, con un total de 21 artículos. Estos resultados permiten identificar que la base de datos con mayor número de publicaciones es Proquest. En la última fase se obtuvieron los siguientes resultados: 1 de Pubmed, 4 de Ebsco y 3 de ProQuest, dando como resultado 8 artículos finales.
En los años de publicación; se establecieron 3 periodos. Para el intervalo de 2007 a 2009 se obtuvieron 2 resultados, de 2010 a 2012 arrojo 3 resultados y del 2013 al 2016 se tienen 3 artículos. Es decir que en los últimos años ha incrementado el número de artículos pertenecientes a tumor en la fosa posterior en niños. El país donde más se realizaron publicaciones fue en Estados Unidos con un total de 3 artículos, en Grecia, México, Noruega,Canadá y Taiwán se publicaron 1 por cada país. De acuerdo al criterio idioma, se obtuvieron 7 artículos en inglés y 1 español.
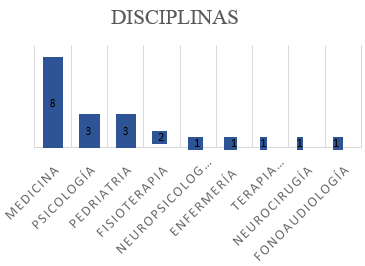
(Gráfica 2)
En la gráfica #2, se evidencian las disciplinas que participan en la intervención.
A continuación se mostrarán los resultados encontrados de acuerdo a las variables de intervención interdisciplinaria.
| Artículo | Intervención | resultados |
| El mutismo cerebeloso Después de fosa posterior resección del tumor: Caso Discusión y Recomendaciones para la intervención psicoeducativa | Intervención quirúrgica, radioterapia, quimioterapia y farmacología. Terapia del habla, alimentación y respiración. Terapia física para el manejo de la ataxia, mejorar la capacidad motora y el tono. Terapia Psicológica en el manejo socio-emocional y regulación del comportamiento, (Enfoque cognitivo conductual) Terapia Ocupacional en la disfagia, habilidades motoras finas, habilidades cognitivas, adaptación post hospitalaria en actividades de la vida diaria y en el desempeño de roles (educativo), manejo del ocio como herramienta para el autoestima e integración sensorial. Enfermería en el cuidado hospitalaria y control en neuropsicología en el progreso de los efectos por radioterapia y quimioterapia. | No reporta |
| La mejora de la habilidad motora de los niños con síndrome de Fosa posterior: una serie de casos | -Instrumentos: Brainport; lleva información sobre la orientación postural a través de la estimulación electrotáctil de la lengua. CN-MINM; diferencia entre el movimiento y la postura de equilibrio. -Pruebas: Prueba de equilibrio Berg Pediatría, prueba de Bruininks-osenetsky; evalúa habilidades motoras. -Software: Gait- Rite; mide la velocidad de la marcha y longitud del paso. |
Por medio de la aplicación de estos dispositivos, el apoyo familiar en el uso de éstos y la adaptabilidad de los niños hacia los mismos se obtuvieron mejoras en el equilibrio principalmente en la realización de actividades cotidianas. Aumentó la velocidad de la marcha a comparación de la longitud del paso. Estos resultados han permitido a los niños realizar actividades de movilidad más independientemente y sin apoyo como el subir y bajar escaleras o montar bicicleta en superficies planas (Harbourne ,2014). Los resultados positivos en estos casos sugieren que se necesitan más estudios utilizando dispositivos neuromoduladores y rehabilitación a largo plazo en niños con trastornos del equilibrio y el movimiento resultante del tratamiento del cáncer. |
| La disfunción ejecutiva en sobrevivientes de tumores pediátricos de la fosa posterior: Revisión bibliográfica sistemática de los déficits neurocognitivos e Intervenciones | Intervención cognitiva; psicología clínica infantil, psicología en la educación, mejoramiento de estrategias de aprendizaje en las funciones ejecutivas. Radioterapia de haz de protones; reduce el área de aplicación evitando el contacto con zonas cerebrales no contaminadas por el tumor evitando el deterioro cognitivo. Intervención farmacológica; Metilfenidato (MPH); Manejo de la conducta y la atención. | Con las intervenciones cognitivas según la literatura mejoraron las estrategias de aprendizaje en lo niños que reanudaron la escolaridad. No hay evidencia de los resultados positivos con la radioterapia de haz de protones y por medio de la intervención farmacológica se observa según la literatura una eficiencia en las habilidades sociales y de la conducta según los docentes de los niños más no por sus padres y no hubo una mejora en la atención. |
| Secuelas neuropsicológicas y la calidad de vida después del tratamiento de la fosa posterior ependimomas en los niños | Intervención Quirúrgica, radioterapia, quimioterapia y farmacología. Intervención psicosocial (cognitivo-conductual) | -Evaluaciones: cognitivas CI y seguimiento del rendimiento académico. Reporta las secuelas más frecuentes que se dan tras la operación y las intervenciones con quimioterapia como radioterapia. Estas complicaciones son: Mutismo cerebeloso, dándose post operación, junto con el síndrome de Fosa Posterior, (Alteración del comportamiento, cambios en la personalidad, ataxia, hipotonía, entre otras), Síndrome cognitivo afectivo cerebeloso y efectos neurocognitivos y conductuales influenciados más por la radioterapia que por la quimioterapia (Charalambides,2009). |
| Tumores de fosa posterior en pacientes pediátricos y su correlación clínica, radiológica y anatomopatológica | 1. Quirúrgica 2. Medicamentos (anticonvulsivantes: difenil hidantohina dosis de 4-8 mg/kg/día) 3. Radioterapia 4. Terapia con Gamma Knife (Tipo de radiocirugía estereotáctica): Bisturí de rayos gamma 5. Agentes quimioterapéuticos (drogas: nitrosoureas, procarbazina, fluoracilo, metrotrexato y cisplatino). 6. Resección quirúrgica |
El mayor porcentaje de tumores de fosa posterior se registró en los grupos de edad de 1 a 5 años y 6 a 10, que representaron 45 y 28%, respectivamente. El mayor volumen estadístico de tumores de fosa posterior fue de astrocitoma (34%), seguido de meduloblastoma (21.3%), ependimoma (19.1%), glioma (12.8%), oligodendroglioma (4.3%), ganglioglioma, meningioma, hemangioblastoma, papiloma de plexo coroides (2.1%). Los síntomas iníciales que sintieron los pacientes con tumores de fosa posterior fueron: cefalea y vómito (40.4%) y solo vómito (25.5%). El 53.2% de los pacientes no tuvo síntomas acompañantes (Cano,2010). |
| Tratamiento de la hidrocefalia en los niños con tumores de la fosa posterior: Función de la cirugía del tumor | 1. Procedimientos quirúrgicos: resección del tumor 2.Quimioterapia postoperatoria 3. Radiación craneoespinal 4. Radioterapia |
En el momento de la presentación, 69/87 (79%) pacientes tenían hidrocefalia (HC) sintomática. En 41/69 es decir el (59%) de los pacientes se presentaron con HC, la hidrocefalia se curó mediante resección tumoral sola. La tasa de curación de HC para los pacientes con astrocitoma fue del 83%, mientras que el 47% para los pacientes con meduloblastoma y el 54% para los pacientes con ependimoma. La tasa de curación fue igual en los grupos de craniectomía y craneotomía (Due Tonnessen, 2007). |
| Tratamiento de tumores de fosa posterior en los niños | 1.Cirugía 2.Radioterapia 3.Quimioterapia 4.Biología molecular |
No reporta debido a que es una revisión de literatura. |
| La gabapentina para el vómito postoperatorio en los niños que requieren de resección del tumor de la fosa posterior. | 1. Uso de gabapentina para el vómito después de una craneotomía 2. Quimioterapia. |
Los pacientes que se someten a craneotomía a menudo experimentan náuseas y vómitos postoperatorios. Por lo tanto según el informe la gabapentina puede usarse en el tratamiento de vómitos post-craneotomía en pacientes pediátricos que presentan este tumor (Tsai ,2013). |
Discusión
De los artículos seleccionados, se puede describir las intervenciones desde las disciplinas que más reportaron evidencia; la medicina pediátrica es la más frecuente con la intervención quirúrgica, el tratamiento con radioterapia, quimioterapia y el tratamiento farmacológico. Desde ésta disciplina, Ross, reporta el uso de fármacos como cisplatino, lomunstina y vincristina en el tratamiento post operatorio del tumor de la fosa posterior, de igual manera habla del tratamiento con quimioterapia en un lapso de 14 meses en el manejo del tumor; de esta intervención se evidencian efectos adversos como la pérdida de audición de alta frecuencia bilateral y deficiencia hormonal del crecimiento; secuelas importantes por tratar desde el equipo de rehabilitación (Ross, SF).
De igual manera, Harbourne, menciona el tratamiento de quimioterapia por un año tras la intervención quirúrgica y los efectos tras la intervención, como ataxia y retraso en la movilidad y habla (Harbourne, 2014). Charalambides, realiza un análisis entre el tratamiento con quimioterapia versus la radioterapia; en la cual explica que en la primera se disminuye el riesgo de déficit neuropsicológico, y con la segunda; se observa el desarrollo de déficit neurocognitivo 2 o 3 años después de terminar el tratamiento. Adiciona como recomendación aplicar dosis más bajas de radioterapia para disminuir el deterioro intelectual. (Charalambides, 2009)
Según Due-Tønnessen, reporta las secuelas más frecuentes que se dan tras la operación y las intervenciones con quimioterapia como radioterapia. Estas complicaciones son: Mutismo cerebeloso, dándose post operación, junto con el síndrome de Fosa Posterior, (Alteración del comportamiento, cambios en la personalidad, ataxia, hipotonía, Síndrome cognitivo afectivo cerebeloso y efectos neurocognitivos y conductuales), influenciados más por la radioterapia que por la quimioterapia (Due Tonnessen, 2007).
Por el contrario, para Wolfe, la intervención principal post quirúrgica es a través de radioterapia de haz de protones con relación a la radioterapia tradicional; ya que reduce el área de aplicación evitando el contacto con zonas cerebrales no contaminadas por el tumor evitando deteriorocognitivo. Desafortunadamente, no se evidenciaron resultados positivos. Desde la intervención farmacológica con metilfenidato (MPH) para manejo de la conducta y la atención; se observa según la literatura una eficiencia en las habilidades sociales y de la conducta según docentes de los niños más no por parte de sus padres y no hubo una mejora en la atención (Wolfe, 2012).
En el tema de los medicamento, Cano y Due- Tønnessen aportan en el uso de medicamentos anticonvulsivantes como difenil hidantohina dosis de 4-8 mg/kg/día, agentes quimioterapéuticos como nitrosoureas, procarbazina, fluoracilo, metrotrexato y cisplatino (Due Tønnessen, 2007). Ko-Chun Tsai habla sobre la gabapentina para el control del dolor y efecto antiepiléptico y como manejo del vómito después de una intervención quirúrgica . Además, Cano, expone la intervención por medio del Bisturí de rayos gamma, éste les permite a los médicos administrar dosis intensivas de radiación en las zonas a tratar con poco efecto en los tejidos circundantes; un medio diferente a los convencionales para el manejo del tumor en los niños. (Cano, 2010)
Desde psicología, la segunda disciplina que reporta mayor evidencia en la intervención de niños con tumor de fosa posterior, Ross y Charalambides describen la intervención desde un enfoque cognitivo-conductual en el manejo socio-emocional en la cual el objetivo principal es regular el comportamiento de los niños por medio de una intervención psicosocial. (Ross, SF) (Charalambides, 2009).
Por otro lado, Wolfe refiere una intervención cognitiva desde la psicología clínica infantil y psicología en la educación, en el mejoramiento de estrategias de aprendizaje en las funciones ejecutivas; las áreas que evaluaron fueron la volición, la planificación (memoria de trabajo y organización), la acción intencional y el desempeño eficaz. Según la revisión de literatura realizada por los autores, encontraron el deterioro en la atención, en la memoria de trabajo y en la velocidad de procesamiento y que éstas empeoran con el tiempo. Adicional a ello, se encontró que en el sexo femenino y a edades tempranas se obtendrían peores resultados en las funciones ejecutivas. Sin embargo, con las intervenciones cognitivas según la literatura mejoró las estrategias de aprendizaje en los niños que reanudaron la escolaridad (Wolfe, 2012).
Desde la terapia física, Ross incluye la participación del fisioterapeuta en el manejo de la ataxia para mejorar la capacidad motora gruesa y el tono muscular (Ross, SF). Por el contrario para Harbourne, se evidencia una total participación e importancia desde esta disciplina combinada con la tecnología por medio de dispositivos de ayuda (Caminador), en el fortalecimiento en actividades de equilibrio y entrenamiento de la marcha, en el manejo de la ataxia y movilidad gruesa. (Harbourne , 2014).
Esta intervención se realizó por medio de dos dispositivos de tecnología neuromodulares eléctricos que se sitúan en la lengua de los niños con el fin de aportar en el aprendizaje motor y el control del equilibrio. La intervención consta de 3 días de terapia intensiva, (1,5 horas en la mañana y 1,5 horas en la tarde), en el entrenamiento al niño y familiares en el uso del dispositivo. Luego cambia la modulación de 5 días a la semana por 8 semanas en las que se realizan 20 min de actividades de equilibrio estático (con ojos cerrados) para estabilidad postural, 20 minutos de actividades de equilibrio dinámico que consta de caminar dentro y fuera de un área delimitada y 20 min de actividades de coordinación (Harbourne , 2014).
Para obtener un seguimiento y resultados de la intervención, se utilizaron los instrumentos: Brainport; que lleva información sobre la orientación postural a través de la estimulación electro táctil de la lengua. El CN-MINM que diferencia entre el movimiento y la postura de equilibrio. Las pruebas fueron: Prueba de equilibrio Berg Pediatría, prueba de Bruininks- osenetsky; que evalúa las habilidades motoras. Software Gait- Rite que mide la velocidad de la marcha y longitud del paso (Harbourne, 2014).
Por medio de la aplicación de estos dispositivos, el apoyo familiar en el uso de éstos y la adaptabilidad de los niños hacia los mismos se obtuvieron mejoras en el equilibrio sobretodo en la realización de actividades cotidianas, aumentó la velocidad de la marcha a comparación de la longitud del paso. Estos resultados han permitido a los niños realizar actividades de movilidad más independientes y sin apoyo como el subir y bajar escaleras o montar en bicicleta en superficies planas (Harbourne, 2014).
Desde fonoaudiología, Ross, habla de la intervención de esta profesión para el manejo en el habla, la alimentación y la respiración. Utiliza estrategias que permiten el aumento de la fluidez de frases de la práctica del habla, manejo en la debilidad muscular del habla cotidiana para abordar los problemas de sensibilidad con las texturas y la parte motora que están afectando la deglución, utiliza con el lenguaje expresivo y el desarrollo de formas no verbales de comunicación de lenguaje receptivo. Estas estrategias desarrolladas apropiadamente para la edad y vocabulario de los niños y que aporta un control de la respiración. Todo lo anterior con una metodología que permite que el profesional rompa instrucciones complejas en partes más pequeñas para ser más comprensibles y manejables a los usuarios, de igual manera se proporcionaron instrucciones por escrito (Ross, SF). Harbourne , aporta el apoyo del fonoaudiólogo en el proceso de adaptación de los niños a dispositivos tecnológicos, que son sensores neuromodulares eléctrico localizados en la lengua, para evitar complicaciones y promover la coordinación en el habla (Harbourne, 2014).
Finalmente, desde terapia ocupacional, un artículo reportó esta intervención, en la cual se incluía dentro de un equipo interdisciplinario. Ross describe las estrategias de intervención inmediatas a la post operación del tumor; se destacan, el manejo de la disfagia, las habilidades motoras finas, habilidades cognitivas, manejo de texturas, integración visual-manual, conservación de energía, secuenciación de pasos y el proceso de adaptación post hospitalaria en actividades de la vida diaria y en el desempeño de roles (educativo), manejo del ocio como herramienta para la autoestima e integración sensorial. Éste artículo solo describe la participación y en qué áreas trabaja cada disciplina mas no se evidencia un resultado o una intervención específica en los niños (Ross, SF).
Conclusión
Se evidencia la gran variedad de intervenciones que se realizan para el manejo de niños con tumor en la fosa posterior como las cirugías debido a su complejidad hacen que se generen alteraciones físicas y cognitivas en los niños, por consiguiente se debe tener un adecuado uso de los fármacos de acuerdo a la literatura encontrada, adicionalmente un programa de rehabilitación integral que permitan la inclusión de los infantes y su desarrollo motor y cognitivo pertinente para desempeñarse en su vida diaria.
Con base en la búsqueda realizada, se encontró poca información sobre las estrategias de intervención desde diferentes disciplinas, en especial desde terapia ocupacional, se referenció sólo un artículo en el cual involucraba una intervención interdisciplinaria. En el análisis de los resultados de la búsqueda se encontró que las intervención generalmente se daban en diadas o más disciplinas sin especificar una secuencia de intervención más allá de que en primer lugar se realiza una intervención quirúrgica y luego el proceso de rehabilitación o la intervención post quirúrgica en el tratamiento de las secuelas. De igual manera; la literatura que se evidenció según la cadena de búsqueda fue escasa (8 artículos) y por tal motivo la información sobre cada intervención por disciplina es limitado.
Bibliografía