Dolor mixto: un nuevo paradigma para diagnosticar y tratar este síntoma
By: Aleida Rueda
Photos: Milagro Castro https://doi.org/10.12804/dvcn_10336.4 2566_num7
By: Aleida Rueda
Photos: Milagro Castro https://doi.org/10.12804/dvcn_10336.4 2566_num7
Hay pocas cosas tan universales como el dolor. Sin importar origen, nivel económico, sexo o educación, millones de personas viven con dolor en todo el mundo. Si hiciéramos el experimento de preguntarles a cinco desconocidos si sienten dolor, al menos uno diría que sí, y ese dolor sería crónico en uno de cada diez. Algunos ya le llaman una “pandemia de dolor”.
Pero en esta “pandemia”, por muy igualitaria que sea, hay diferencias. Hay dolores muy bien identificados: los que resultan de una lesión, como cuando alguien se pincha un pie o se quema un dedo; o los que son producidos por una infección, como cuando alguien experimenta dolor de garganta o siente el cuerpo debilitado por un resfriado. Pero hay otros dolores mucho más complejos y difíciles de caracterizar que han pasado inadvertidos por gran parte de la comunidad médica durante décadas.
Antiguamente, el estudio y el tratamiento del dolor se enfocaban en la parte periférica del sistema nervioso, es decir, el conjunto de nervios que se extiende desde la médula espinal a todas las partes del cuerpo. Esta tendencia obligaba a los médicos a identificarlo a partir de lesiones físicas o nerviosas, y se excluía así cualquier otro tipo de dolor que tuviera síntomas aparentemente inexplicables o diferentes.
Un gran ejemplo lo constituían los pacientes con falgia, mujeres en su mayoría. Mariano Fernández Fairen, médico cirujano ortopédico, especialista en neurociencias y profesor de Bioingeniería en la Universidad Internacional de Cataluña, recuerda que “por mucho tiempo, a las mujeres con falgia se les catalogó como neuróticas. Llegaban a los médicos diciendo que les dolía desde el pelo hasta las uñas del pie. ¿Quién iba a creer aquello?”. “Esas pacientes fueron consideradas durante mucho tiempo como las grandes simuladoras porque acudían a la consulta y todo se encontraba normal en ellas; no se detectaba nada alterado en los exámenes clínicos”, añade, por su parte, Carlos Alberto Calderón Ospina, médico farmacólogo y jefe de la Unidad de Farmacología de la Universidad del Rosario.
Hoy se acepta con mayor unanimidad que ese dolor es tan real como el que produce una cortadura, pero a la vez es mucho más complejo. Para describir esa complejidad, algunos médicos e investigadores han propuesto un nuevo concepto de dolor que no corresponde únicamente al daño de tejidos y que tampoco es el resultado directo de una lesión en el sistema nervioso periférico. Es, en realidad, una combinación de distintos tipos de dolor cuyo origen podría encontrarse incluso en el sistema nervioso central. Ello se conoce en la actualidad como dolor mixto.
Aunque el término ha ganado aceptación por parte de la comunidad médica mundial y ha motivado cada vez más investigaciones –tan solo en la web hay cerca de 88.400 artículos que mencionan el concepto dolor mixto, aún hay muchas preguntas pendientes. Ni siquiera la Asociación Internacional para el Estudio del Dolor (IASP), la organización científica que promueve la investigación, la educación y las políticas sl abordaje del dolor, ha reconocido el término oficialmente.
Por eso, los especialistas que están convencidos de que el dolor mixto existe han unido fuerzas. Fernández Fairen y Calderón Ospina forman parte de un conjunto de 16 autores de nueve países que publicaron hace unos meses el artículo titulado A Latin American consensus meeting on the essentials of mixed pain (Reunión para el consenso latinoamericano s los fundamentos del dolor mixto) en la revista Current Medical Research and Opinion (2023). En esa reunión buscaron caracterizar lo que a miles de personas les cuesta describir: un dolor complejo que requiere un tratamiento complejo.

“Para mí lo más urgente es divulgar, que más colegas en Latinoamérica empiecen a hablar de dolor mixto, que propongan proyectos de investigación, herramientas diagnósticas, modelos preclínicos, formas de confirmar que realmente existe. Que las compañías farmacéuticas de investigación y desarrollo propongan alternativas farmacológicas valiosas, efectivas y seguras para el manejo del dolor. En el tema de dolor mixto no está dicha la última palabra. Seguimos aprendiendo”, afirma el profesor Carlos Alberto Calderón de la Escuela de Medicina y Ciencias de la Salud de la Universidad del Rosario.
Una combinación de dolores
Para entender el dolor mixto debemos saber, primero, que hay tres tipos de dolores, estos sí reconocidos por la IASP: nociceptivo, neuropático y nociplástico.
Probablemente el dolor más común, y el más fácil de reconocer es el nociceptivo. Se trata del “clásico” que ocurre cuando se activan nuestros receptores del dolor (nociceptores) como respuesta a un estímulo (lesión, inflamación, infección). “Por ejemplo, alguien que está jugando un partido de fútbol y, de pronto, se luxa un tobillo. En el momento de la lesión la persona va a referir mucho dolor y en el examen físico lo que vamos a ver es un tobillo muy inflamado. En el dolor nociceptivo hay una correlación muy fuerte entre el proceso inflamatorio y la generación del dolor; por ello este tipo de dolor suele responder bien a medicamentos antiinflamatorios como diclofenaco o ibuprofeno”, afirma Calderón Ospina.
El segundo tipo es el dolor neuropático. Se trata de un síntoma crónico secundario a una lesión o enfermedad que afecta el sistema somatosensorial, es decir, la parte del cerue se encarga de recoger información del entorno a partir de estímulos como el tacto, el sonido, la luz o la temperatura. Este dolor se origina por una lesión en alguna ferviosa que conecta las señales del entorno con nuestro sistema nervioso. Por lo tanto es mucho más difícil de detectar que el nociceptivo.
“Cuando hacemos el examen físico del área que refiere el paciente como dolorosa, no vemos ninguna alteración, pero los pacientes pueden referir a algunos fenómenos muy llamativos, como quemazón, ardor o la llamada alodinia (cuando sentimos dolor a partir de estímulos que normalmente no nos generan dolor). Por ejemplo, le tocas el a un paciente (sin que tenga una lesión en el tejido o el hueso), así, simplemente con el dedo, y eso le produce un dolor terrible que incluso puede hacerlo llorar”, explica Calderón.
Uno de los ejemplos más comunes de dolor neuropático es el causado por el herpes zóster, derivado de la infección por el virus varicela-zóster, el mismo que causa la varicela y que se conoce comúnmente como “cula” porque provoca un sarpullido que sigue el patrón de un mismo nervio espinal, similar a la forma de una cul“Ese sarpullido es muy doloroso y puede llegar a ser incapacitante. Los pacientes la describen como un ardor, una quemazón. A veces, hasta los movimientos respiratorios de la caja torácica les pueden generar dolor”, agrega el especialista.
Finalmente, está el dolor nociplástico. Es el más difícil de reconocer porque es, básicamente, el resultado de una alteración de las vías sensoriales asociadas al dolor. A diferencia del neuropático, en donde hay una afectación al sistema somatosensorial, en este tipo no hay ninguna alteración en él. Todo parece normal. Para la IASP algunos de los ejemplos de este dolor es la fatiga crónica, el intestino irritable o la falgia (aunque otros especialistas describen el malestar de la falgia como dolor mixto).
Entonces, el dolor mixto es aquel que comprende componentes de dolor nociceptivo, neuropático y nociplástico, y por ello hasta hace una década pasaba desapercibido entre la comunidad médica mundial.
“Los médicos dedicados al manejo del dolor teníamos perfectamente diferenciados y separados los tres tipos, pero con el tiempo (...) entendimos que muchos síndromes dolorosos, que nosotros antes considerábamos como puramente nociceptivos, neuropáticos o nociplásticos, en realidad pueden corresponder a un cuadro de dolor mixto”, comenta Calderón Ospina.
Esta revelación no es simplemente un cambio de lenguaje o de conceptos. Para muchos se trata de una nueva forma de abordar su manejo, especialmente en América Latina, donde el 30 por ciento de la población, unos 190 millones de personas según la Federación Latinoamericana de Asociaciones para el Estudio del Dolor, padece dolor crónico.
Algunos médicos e investigadores han propuesto un nuevo concepto de dolor que no corresponde únicamente al daño de tejidos y que tampoco es el resultado directo de una lesión en el sistema nervioso periférico. Es, en realidad, una combinación de distintos tipos de dolor cuyo origen podría encontrarse incluso en el sistema nervioso central. Ello se conoce en la actualidad como dolor mixto.
En busca de un consenso
Para Uría Guevara, médico algólogo, paliativista y profesor investigador en la Facultad de Medicina y Cirugía de la Universidad Autónoma Benito Juárez de Oaxaca (México), el reconocer que el dolor mixto existe es un cambio de paradigma. Él fue uno de los primeros latinoamericanos que publicó un artículo sl tema, titulado precisamente Dolor mixto. Cambiando paradigmas, en enero de 2005. En su escrito utilizaba este concepto para describir dolores que no eran ni estrictamente nociceptivos ni tampoco neuropáticos.
“En ese momento no había muchos artículos o estudios al respecto. Los grupos especializados en dolor no creían en esta idea, eran muy ortodoxos. Nosotros nos atrevimos, pero desafortunadamente lo publicamos en una revista local no indexada. Y si no está indexada, pues no existe”, relata Guevara.
Tuvo que pasar más de una década para que el concepto de dolor mixto empezara a ganar peso entre la comunidad médica. En 2019, en una reunión internacional llevada a cabo en Cancún (México), liderada por el alemán especialista en anestesiología, cuidados intensivos y tratamiento del dolor, Rainer Freynhagen, se conformó un comité con la encomienda de llegar a un consenso sobre el concepto de dolor mixto. Un año después la comunidad de médicos hispanohablantes de España y Latinoamérica hicieron un nuevo encuentro con el fin de acordar puntos esenciales sl dolor mixto “desde la perspectiva de las peculiaridades lingüísticas, culturales y sociales de la población involucrada”, escribieron los autores.
Así que después de una revisión bibliográfica de casi 600 artículos solor mixto y una reunión presencial en la Ciudad de México, en f de 2020 el consenso latinoamericano no solo logró la definición que se conoce ahora (la condición compleja en la que se suman componentes de dolor nociceptivo, neuropático y nociplástico), sino que también puso en la mesa de discusión varias de las preguntas clave pendientes, entre ellas: ¿Cómo establecer recomendaciones para que los médicos identifiquen si una persona tiene o no dolor mixto?
¿Cómo lograrlo?
Hasta ahora identificar el dolor mixto se basa en el interrogatorio al paciente y en la capacidad que tenga el médico de encontrarlo. Por eso, uno de los problemas asociados con este desafío es el hecho de que haya tan pocos profesionales latinoamericanos especializados en el dolor. “Es una crítica que hago a nuestros sistemas universitarios. El dolor en la universidad es tratado de paso”, manifiesta Fernández Fairen.
“Hay un déficit en la enseñanza del dolor”, coincide Guevara. “En todos los países hay unos cuantos especialistas en dolor. En las facultades de medicina se han ido do los campos para que el dolor sea bien explicado y enseñado a los alumnos, pero no es suficiente. Además, hay que hacerlo en otras facultades como las de enfermería, odontología o psicología, porque todos estos colegas tienen que ver con el dolor, no solamente el médico”.
“En las facultades de medicina nos forman para curar, no para aliviar (en el sentido de aligerar o hacer más liviano) el dolor en los pacientes. Estamos preparados para diagnosticar enfermedades y condiciones genéticas y ver qué estudios hay que hacer, pero nos olvidamos de que es igual o más importante aún aliviar al paciente. Ese es un cambio cultural en la formación de médicos”, explica María Yazde, médica pediatra especialista en cuidados paliativos del Hospital General de Niños Pedro de Elizalde, en Buenos Aires.
Pero la falta de formación profesional no es el único desafío. Identificar el dolor es tremendamente complejo porque es subjetivo. Dos personas pueden tener la misma enfermedad o la misma lesión e incluso así describirlo de forma diametralmente distinta. Por eso Carlos Alberto Calderón Ospina opina que “lo que falta son las pruebas objetivas para confirmar que efectivamente ese dolor existe y que los dos o tres mecanismos fisiopatológicos están ocurriendo de manera simultánea, en la misma área corporal del paciente y que obedecen a la misma causa”.
En el consenso latinoamericano se propusieron algunas de esas pruebas, entre ellas el contar con cuestionarios con preguntas muy específicas para identificar si hay más de un tipo de dolor en la experiencia del paciente; usar el Sistema de Codificación de Acción Facial (Facs), que consiste en identificar las expresiones faciales como señales de dolor, que ya se han utilizado en diversos estudios para evaluar cómo expresan las personas cada tipo de dolor; o utilizar la resonancia magnética funcional (RMF), que mide de forma indirecta la actividad neuronal y puede ayudar a diferenciar e identificar el dolor mixto. La resonancia, de hecho, ha servido para ver cómo “se encienden” varias partes de los cerde las pacientes con falgia cuando sienten dolor, lo que permitió quitarles la etiqueta de “simuladoras”.
Pero en el consenso no hubo respuestas decisivas. Para los especialistas aún no está claro que haya suficiente evidencia sa utilidad de estas pruebas para poder recomendarlas. Creen, sin embargo, que en el camino hacia la formalización del dolor mixto estas herramientas deben usarse en conjunto con profesionales de distintas disciplinas, porque un problema complejo requiere respuestas complejas. Y mientras esa evidencia llega, de algo sí están seguros: el comprender el dolor mixto ayuda a tratar mejor a las personas.
El verdadero cambio de paradigma: escuchar al paciente
Han pasado un par de años desde que se llevaron a cabo los consensos internacionales y latinoamericanos solor mixto y la IASP sigue sin incluir el concepto de manera oficial. Algunos especialistas creen que es por una visión ortodoxa y conservadora de la Comisión de Taxonomía de la organización; otros creen que tiene que ver con la dificultad que existe para identificarlo, como ya vimos.
Sin embargo, para ninguno de ellos importa mucho si la IASP lo avala o no, porque –dicen– lo importante está en la clínica, en la forma como el concepto está ayudando a tratar a los pacientes. “Si tenemos un paciente con dolor mixto porque tiene algún tipo de lesión compleja y le damos un antiinflamatorio con ibuprofeno, probablemente no vamos a aliviar su dolor. No es que estemos haciendo un nuevo tratamiento, sino una nueva estrategia de abordaje, y creo que ese es el cambio sustancial”, explica la doctora Yazde.
El dolor mixto no responde a un solo fármaco. “Si tenemos un paciente con enfermedad oncológica y con dolor intenso, puede ser tratado con un opioide, pero como va a haber un componente neuropático también necesitará un coadyuvante, o sea un medicamento que no fue diseñado estrictamente para el tratamiento del dolor, pero que actúa en las vías de modulación del dolor, como el gabapentín o la pregabalina (ambos antiepilépticos) o la amitriptilina (para el tratamiento de enfermedades mentales). Es una estrategia que complementa la acción de otros fármacos”, explica la médica argentina.
“Yo creo que el primer beneficio para la sociedad en torno a que sepamos que el dolor mixto existe es que tengan una mejor atención para sus molestias”, expresa Uría Guevara. “En cuanto más se identifique y se reconozca hás recursos para poder quitarles su sufrimiento a través de un tratamiento con un enfoque multidimensional que no solamente vea la parte física del paciente, sino también lo psicoafectivo, lo social”.
Para Fernández Fairen uno de los cambios que ha traído el dolor mixto en la comunidad médica es que los ha hecho escuchar con mayor atención a las personas. “Lo digo desde la autocrítica. Una de las fallas que teníamos como médicos era que nosotros decidíamos si al paciente le dolía mucho o poco, el dolor lo interpretábamos nosotros. Ahora, al basarnos en el paciente estamos mucho más cerca de su percepción, es decir, yo estoy interpretando a través de lo que el enfermo me cuenta; estoy interpretando su experiencia vital dolorosa”.
Ese es probablemente el cambio más sustancial que está trayendo el concepto del dolor mixto en la práctica médica, hasta ahora. Es una combinación de dolor que requiere, como nunca, un atento seguimiento y descripción por parte del paciente, y un verdadero ejercicio de escucha por parte del médico.
Para Calderón Ospina está claro que esto es apenas el inicio. “Para mí lo más urgente es divulgar, que más colegas en Latinoamérica empiecen a hablar de dolor mixto, que propongan proyectos de investigación, herramientas diagnósticas, modelos preclínicos, formas de confirmar que realmente existe. Que las compañías farmacéuticas de investigación y desarrollo propongan alternativas farmacológicas valiosas, efectivas y seguras para el manejo del dolor. En el tema de dolor mixto no está dicha la última palSeguimos aprendiendo”.
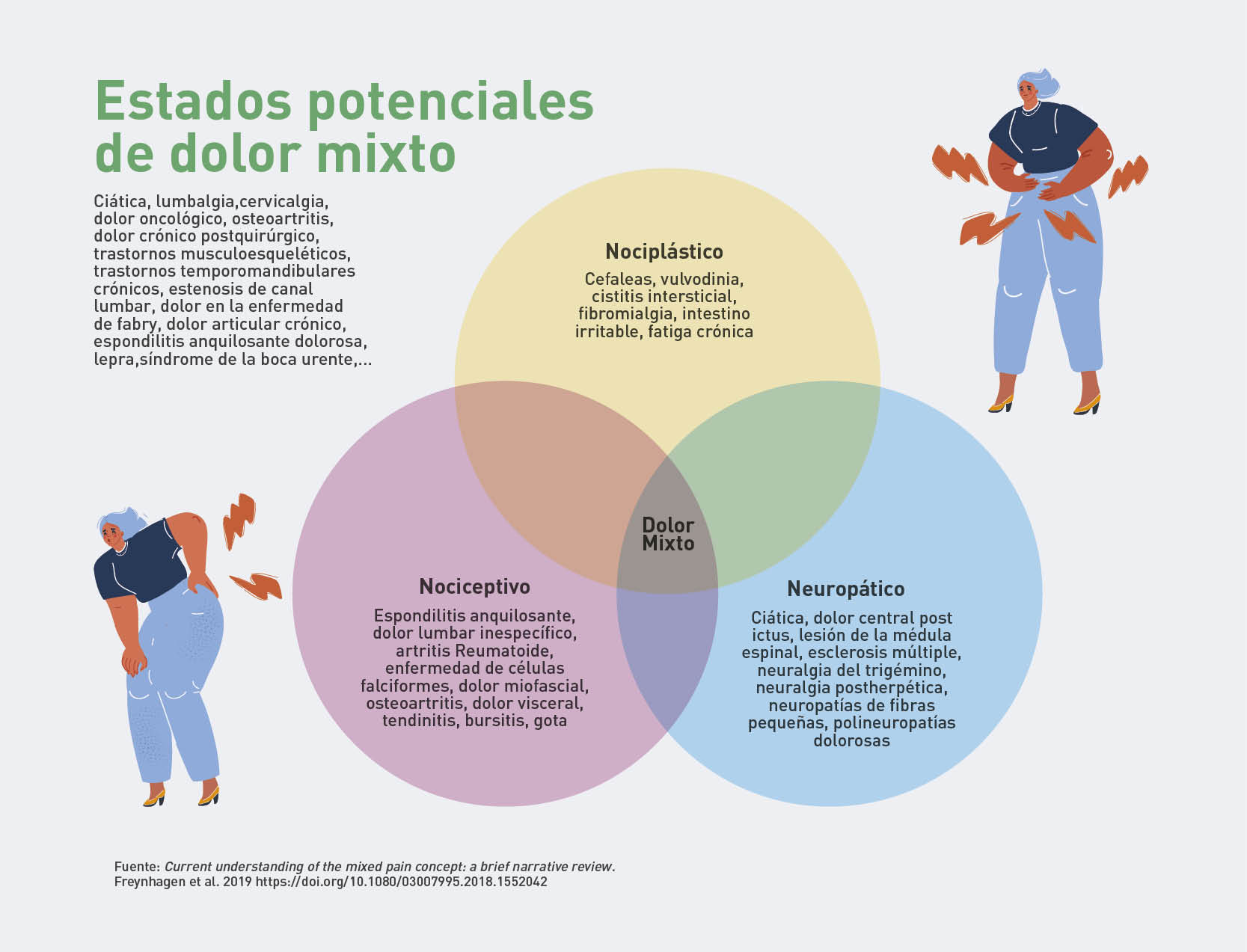
Cuando se combinan los tres diferentes tipos de dolor que definió la Asociación Internacional para el Estudio del Dolor (IASP por sus siglas en inglés) surge lo que R. Freynhagen et. al. definen como “dolor mixto”.